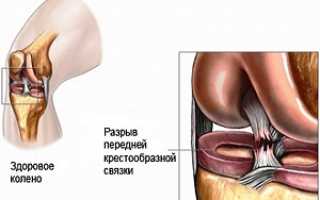
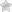Высокая нагрузка в сочетании с неудачным поворотом голени нередко провоцируют опасную травму – разрыв крестообразной связки коленного сустава. Появляется сильная боль, нарушается подвижность сочленения.
После травмы нарушается стабильность коленного устава, при передвижении ощущается болезненность, проблемная область отекает. При мирокразрыве симптоматика выражена слабее, полный разрыв крестообразной связки доставляет заметный дискомфорт, невозможно встать на больную ногу. Важно знать, что делать при опасном виде травмы.
Причины травмирования
Основная категория пациентов с поражением передней крестообразной связки (ПКС) – спортсмены, испытывающие высокие нагрузки на коленные суставы. В группе риска фигуристы, лыжники, футболисты, баскетболисты, конькобежцы. Разрыв передней зоны КС встречается чаще, чем проблемы в задней части связки.
Травмирование и разрыв связок происходит в нескольких ситуациях:
- прямой удар в область колена;
- давление на колено сзади при голени в согнутом положении;
- падение назад при одновременной фиксации голени высоким лыжным ботинком;
- поворот голени при положении колена под углом 90 градусов;
- одновременное вращение бедра и отведение голени наружу или внутрь.
Провоцирующие факторы
Проблемы со связками чаще встречаются у женщин. Мужчины тоже страдают, но травмы отмечены реже, степень тяжести, зачастую, ниже.
ПКС происходит под влиянием нескольких негативных факторов:
- слабый суставно-связочный аппарат;
- низкая мышечная сила бедра;
- проблемы со связками на фоне гормональных сбоев;
- более узкая мыщелковая вырезка у женщин больше подвержена трению и разрушению;
- излишнее напряжение ПКС при несогласованности передних и задних бедренных мышц.
Симптоматика
Степень травмы:
- первая. Микроразрывы, подвижность колена ограничена умеренно, боль сильная, небольшая отёчность;
- вторая. Микроразрывы повторяются, возникают резкие боли в колене, отёчность усиливается, небольшие усилия вызывают новые микротравмы. Постепенно поражённая область достигает половины площади крестообразной связки;
- третья. Коленный сустав нестабилен, пациента мучает острая боль, возникает гемартроз. При травме слышен характерный треск, надколенник проявляет патологическую подвижность, невозможно опереться на больную ногу. Иногда подвижность проблемной конечности полностью ограничена.
Разрыв КС бывает:
- свежий – острая травма;
- несвежий – давностью от трёх до пяти дней;
- застарелый – хроническая патология с рецидивами и нестабильностью колена.
[warning]Информация для пациентов! Опасность разрыва КС – сочетание с повреждением внутреннего мениска и надрывами других связок.[/warning]
Диагностика
Внешние признаки повреждения КС во многом схожи с проявлениями различных травм коленного устава. Дифференцировать патологические изменения призваны специальные исследования.
При подозрении на разрыв связок коленного сустава травматолог, хирург-ортопед или спортивный врач проводит:
- тест с подвижным наколенником в положении «лёжа с выпрямленными ногами»;
- пробу Лахмана в положении «лёжа на спине»;
- пробу «переднего выдвижного ящика». Пациент лежит на спине, повреждённая нога согнута в колене.
Уточнить диагноз помогает традиционный метод – магнитно-резонансная томография. Только после проведения этого вида обследования доктор может уверенно сказать, что у пациента выявлен разрыв передней части КС. Рентгенография намного дешевле, чем МРТ, но на рентгеновском снимке нет подробной, чёткой картины с мельчайшими деталями, как по результатам МРТ.
Правила оказания первой помощи
После травмы колена важно действовать грамотно, чётко и быстро:
- нужно прилечь, позвать на помощь, обездвижить конечность (можно использовать шарф, плотную ткань);
- самостоятельно передвигаться невозможно, понадобится участие близких людей, тренера или прохожих;
- обязателен холод на повреждённую область: лёд (в тканевом мешочке, пакет молока, бутылка из холодильника, замороженные продукты);
- нужно принять обезболивающий препарат, лучше, нестероидные противовоспалительные средства. Если под рукой ничего нет, кроме Парацетамола или Анальгина, подойдут и эти препараты;
- как можно скорее нужно вызвать «скорую помощь», доставить пострадавшего в больницу или ближайший травмпункт.
Общие правила и методы лечения
Схема терапии зависит от характера, степени тяжести травмы. При частичном надрыве достаточно консервативного лечения, период реабилитации относительно короткий, повреждённый сустав быстро восстанавливает функциональность.
При тяжёлой степени повреждения КС, полном разрыве связок требуется операция. Чем скорее проведено оперативное вмешательство, тем ниже риск осложнений. Третья степень ПКС – повод для длительной реабилитации, ограничения нагрузок на прооперированную ногу в течение трёх-четырёх месяцев.
[note]Информация для пациентов! Крестообразные связки восстанавливаются хуже, чем другие участки костно-мышечного корсета. При повреждении синовиальной оболочки суставная жидкость слабо смазывает повреждённые участки, трение элементов усиливается. В таких условиях восстановление происходит чрезвычайно медленно.[/note]
Консервативная терапия
При микротравмах, неполном разрыве КС понадобится комплексное воздействие на проблемный участок, использование составов для наружного и внутреннего применения.
Основные группы препаратов, эффективные методы:
- новокаиновая блокада, приём обезболивающих средств. Регулярное употребление анальгетиков нередко вызывает привыкание, побочные эффекты. Обезболивающие таблетки нужны в период лечения острой патологии, при хроническом течении болезни врачи рекомендуют гели и мази с анальгезирующим эффектом;
- пункция коленного сустава проводится при кровоизлияниях, скоплении синовиальной жидкости, сгустков крови в суставной сумке. Специальным шприцом доктор откачивает содержимое поражённой области, по необходимости вводит противовоспалительное средство;
- внутрисуставное введение хондропротекторов – эффективный метод, восстанавливающий качество и объём хрящевой ткани. Врачи предпочитают препараты 3 и 4 поколения (комбинированного действия). Быстрое проникновение лечебного раствора в полость повреждённого сустава ускоряет распространение полезных компонентов по тканям и клеткам, запускает процессы регенерации. Внутрисуставные инъекции эффективнее и безопаснее для организма, чем приём хондропротекторов в таблетированной форме;
- холодный компресс с хлорэтилом – эффективное средство для уменьшения отёчности. Процедура проводится в первые часы после травмы. Часто прикладывать холод, долго держать ледяной компресс на проблемном участке не стоит. Оптимальное время процедуры – 20 минут;
- гипсовая повязка для фиксации конечности. Ограничение подвижности проводится в течение двух недель. Больная нога находится в разогнутом положении, гипсовая повязка фиксирует область от голени до паховой складки;
- витаминотерапия, приём БАДов. Быстро восстановиться после травмы может только крепкий организм. Пациент должен правильно питаться, употреблять блюда с желатином, содержащие природный коллаген. Полезны злаки, растительные масла, свежие овощи, каши, кисломолочные продукты.
Хирургическое вмешательство
При полном разрыве связок консервативные методы не дают результата, восстановить повреждённые ткани невозможно. Вернуть радость движения поможет только операция.
При тяжёлой травме колена проводится артроскопическая пластика:
- первый этап – диагностика, сдача анализов, выявление противопоказаний;
- второй этап – подготовка материала для имплантации. Донорская ткань берётся из других отделов связочного аппарата либо вживляется эндопротез;
- третий этап – высверливание канала в области прикрепления крестообразной связки;
- заключительный этап – присоединение донорского материала либо установка эндопротеза, надёжная фиксация новых тканей.
После оперативного вмешательства начинается этап реабилитации. На ранней стадии обязательно применение ортеза (специального наколенника) для фиксации прооперированной зоны. По мере заживления тканей пациенту прописывают физиопроцедуры, лечебную гимнастику, массаж.
Большинство врачей рекомендует плавание как щадящий способ разработки коленного сустава. Грамотная реабилитация под руководством опытного ортопеда, физиотерапевта, спортивного врача даёт хорошие результаты: через 3–4 месяца спортсмены возвращаются к тренировкам.
Период реабилитации
После оперативного вмешательства, устранения острых признаков во время консервативного лечения пациент получает индивидуальную схему процедур. Восстановление подвижности поражённой конечности начинается уже на третьи сутки после наложения гипсовой повязки.
Обязательны физиопроцедуры:
- магнитотерапия;
- электрофорез с ферментами и новокаином;
- токи УВЧ.
Длительность физиотерапии – 3–4 недели. Современные методы ускоряют выздоровление, нормализуют обменные процессы в повреждённой области.
Реабилитация проходит определённым образом:
- через 3 дня разрешены изометрические упражнения (в положении лёжа). Пациент должен вставать на костыли с минимальной нагрузкой на проблемную конечность;
- через 21 день доктор снимает гипс, проводит фиксацию при помощи эластичного бинта или ортеза. При передвижении для страховки применяется трость, нагрузка на больной сустав умеренная. Комплекс ЛФК направлен на восстановление сгибательной и разгибательной функции колена;
- через два месяца постепенно увеличиваются нагрузки на коленный сустав. Рекомендовано плавание, умеренные занятия на велотренажёрах;
- через три-четыре месяца нагрузки увеличиваются, восстановление прооперированной области завершается. Перед тренировками для защиты от новых травм и растяжений необходим наколенник. Спортивные врачи рекомендуют бег на 3 км с контролем состояния суставов после каждой тренировки.
Профилактические рекомендации
Специальных рекомендаций для предупреждения микротравм и разрыва передней крестообразной связки в зоне коленного сустава не существует. Чем крепче связочный аппарат, меньше фоновых патологий, тем реже травмируется сустав под действием негативных факторов.
Женщины-спортсменки должны больше внимания уделять тренировкам для укрепления мышц голени, бедра. Обязательны защитные наколенники, соблюдение техники выполнения упражнений. Важно правильно питаться, при высоких нагрузках принимать хондропротекторы. Особое внимание – гормональному фону, лечению эндокринных заболеваний.
[note]Травмы ПКС – распространённое явление среди спортсменов, для которых тренировки и соревнования предусматривают максимальную нагрузку на нижние конечности. Высокая скорость, спуски и подъёмы, бег с препятствиями, прыжки и падения повышают риск поражения связок в области коленного сустава. Своевременное лечение травмы на «свежей» стадии минимизирует риск осложнений, сокращает период реабилитации.[/note]
В следующем ролике врач травматолог-ортопед, кандидат медицинских наук Юрий Константинович Глазков рассказывает о лечении повреждений передней крестообразной связки коленного сустава:
Частые вопросы
Какие факторы могут привести к разрыву передней крестообразной связки коленного сустава?
Разрыв передней крестообразной связки коленного сустава может быть вызван травмой, например, при резком изменении направления движения, при падении на изогнутую ногу или при столкновении с препятствием.
Какими методами можно лечить разрыв передней крестообразной связки коленного сустава консервативно?
Консервативное лечение разрыва передней крестообразной связки может включать физиотерапию, реабилитацию, ношение специальных бандажей или шин, а также применение противовоспалительных препаратов.
В каких случаях рекомендуется оперативное вмешательство при разрыве передней крестообразной связки коленного сустава?
Оперативное вмешательство может быть рекомендовано в случае полной разрыва передней крестообразной связки, особенно у активных людей, занимающихся спортом, чтобы восстановить стабильность и функциональность коленного сустава.
Полезные советы
СОВЕТ №1
При первых признаках разрыва передней крестообразной связки необходимо обратиться к врачу для проведения комплексного обследования и уточнения диагноза.
СОВЕТ №2
Для лечения разрыва передней крестообразной связки могут быть назначены консервативные методы, такие как физиотерапия, реабилитация, укрепление мышц и ношение специальной бандажной повязки.
СОВЕТ №3
В случае отсутствия эффекта от консервативных методов или при выраженном разрыве связки может потребоваться оперативное вмешательство, такое как реконструкция передней крестообразной связки.