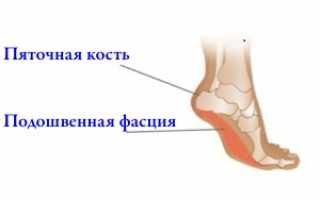
Плантарный фасциит развивается при поражении плотной соединительной ткани в области крепления к фалангам пальцев ног и пяточной кости. Подошвенный апоневроз формирует, поддерживает продольный свод стопы.
При частых микротравмах соединительной ткани, высоких нагрузках на стопу возникает асептическое воспаление, ухудшается состояние подошвенного апоневроза, развивается плантарный фасциит. Симптомы и лечение патологии, меры профилактики описаны в статье.
Причины развития патологии
Плантарная фасция испытывает высокую нагрузку. Наибольшее давление зафиксировано в месте прикрепления к пяточному бугру.
Негативная симптоматика в области подошвы чаще проявляется у людей среднего и старшего возраста. После сорока лет многие имеют «букет» хронических заболеваний, проблемы с суставами и позвоночником. Отделы ослабленной костно-мышечной системы более уязвимы к действию негативных факторов.
Подошвенный фасциит развивается на фоне определённых патологий, признаков и состояний:
- артрозы и артриты нижних конечностей;
- ожирение;
- высокий свод стопы;
- остеохондроз;
- длительная нагрузка на стопы (человек проводит большую часть дня стоя);
- сосудистые патологии (варикоз, тромбофлебит);
- плоскостопие;
- пронация (прогиб) стопы выше нормы.
Неудобная, тесная обувь, стоптанная с внутреннего края – ещё один негативный фактор, провоцирующий проблемы с подошвенной фасцией. Люди нередко не подозревают, какой негатив несут старые туфли или стоптанные ботинки. Постоянные микротравмы в области подошвенной фасции при действии отрицательных факторов провоцируют дегенеративные и воспалительные процессы. Нередко возникают краевые остеофиты или пяточная шпора.
Характерные признаки и симптомы
Плантарный фасциит имеет характерные признаки:
- больно наступать на пятку и стопу после длительного нахождения в положении «сидя»;
- болевой синдром усиливается к вечеру, после высокой нагрузки на нижние конечности;
- нередко болезненность в области подошвы и пятки появляется по утрам;
- боль досаждает после подъёмов и спусков по ступенькам, при ходьбе по твёрдой поверхности, при необходимости долго стоять на одном месте.
При отсутствии лечения возникают дополнительные признаки:
- болезненность распространяется на лодыжки, зону большого пальца, свода стопы;
- плотный тяж из соединительной ткани в области подошвенной фасции провоцирует контрактуру пальцев;
- стопа опухает. При пальпации проявляется болезненность, прощупываются плотные образования;
- на рентгеновском снимке заметны разрастания костной ткани в области пятки – шпоры, доставляющие заметный дискомфорт.
[note]Важно! На фоне воспаления подошвенной фасции часто возникают остеофиты. О появлении твёрдых образований несложно догадаться по появлению резкой, мучительной боли внутри пятки. Костный выступ не даёт стать на полную стопу, вызывает настолько острую боль, что о ходьбе без опоры не может быть и речи. При запущенной стадии пяточной шпоры пациенты могут передвигаться только на костылях.[/note]
Методы и основные направления терапии
Как лечить подошвенный фасциит? Пациент должен обратиться за помощью при первых признаках заболевания. Диагноз ставится на основании осмотра поражённой области, уточнения клинических проявлений патологии, рентгеновских снимков стопы. Откладывание визита к травматологу-ортопеду провоцирует прогрессирование дегенеративных и деструктивных процессов в области ступни.
Избавиться от негативной симптоматики поможет комплексная терапия. Требуется не только приём таблеток, нанесение мазей, но и устранение избыточных нагрузок на нижние конечности. Важно пересмотреть режим питания, сбросить лишние килограммы: высокая масса тела ухудшает прогноз при многих патологиях суставов и позвоночника.
Основные задачи терапии:
- снижение нагрузки на подошвенный апоневроз;
- купирование воспалительного процесса.
Грамотная терапия улучшает прогноз: про комплексном воздействии, ранней и среднетяжёлой степени патологии возможно полное излечение. В запущенных случаях фасциит осложняется разрастанием остеофитов, мучительными болями в области пятки. Перелом пяточной шпоры – опасное осложнение, повышающее риск инвалидизации пациента.
Лечебная гимнастика
Специальные упражнения растягивают соединительную ткань нижней части стопы, повышают эластичность подошвенного апоневроза. Регулярная гимнастика удлиняет подошвенную фасцию, снижает риск мини-травм, укрепляет соединительную ткань, предупреждает развитие фасциита. Ещё один положительный момент – дозированная нагрузка на подошвенный апоневроз уменьшает болезненность проблемного участка.
Оптимальное время для проведения занятий – утро. Вначале нужна разминка для суставов, после пациент выполняет комплекс упражнений, назначенный врачом.
Важно точно следовать правилам, не добавлять новые упражнения без разрешения травматолога-ортопеда. Во время занятий не должно быть сильной боли: при появлении ярко-выраженного дискомфорта нужно вовремя снизить нагрузку, уменьшить количество повторений.
[note]Информация для пациентов! По окончании гимнастики проводится тейпирование стопы: накладывается тейп – пластырь или эластичный бинт, поддерживающий подошвенный апоневроз, фиксирующий продольный свод. Важно хорошо натянуть эластичный материал, когда он огибает ногу с нижней части.[/note]
Ортопедические приспособления
Для фиксации стопы под прямым углом врачи назначают ношение специальных приспособлений – брейсов или ортезов. Пациент носит их всю ночь, днём рекомендована ортопедическая обувь или специальные стельки с выемкой в пяточной зоне.
Ортезы не позволяют укорачиваться подошвенному апоневрозу, поддерживают эластичность соединительной ткани. Методика улучшает прогноз при лечении плантарного фасциита.
Общая схема терапии
Кроме специальной гимнастики, ношения ортезов (брейсов) и ортопедической обуви, пациент получает другие виды терапевтического воздействия. Подбор методов лечения проводит ортопед-травматолог. Терапией плантарного фасциита занимается физиотерапевт, массажист.
При проблемах с весом требуется помощь диетолога для разработки меню с оптимальным количеством калорий, полноценным набором витаминов, минералов. Пациент должен регулярно употреблять продукты, полезные для здоровья костной ткани, мышц, хрящей и связок.
Для устранения негативной симптоматики в подошвенном апоневрозе проводится комплексное лечение:
- массаж стопы;
- грязевые аппликации;
- ванночки с отваром ромашки, хвойным эликсиром, морской солью;
- прикладывание холода;
- нанесение мазей и гелей с согревающим, противовоспалительным эффектом для активизации кровообращения в поражённой области: Випросал, Хондроксид;
- обезболивание с применением анальгетиков разной силы действия – от Аспирина до Напроксена;
- обработка стопы нестероидными противовоспалительными составами для местного применения: Фастум-гель, Вольтарен-эмульгель, Дип-Релиф, Диклофенак, Цинепар-актив.
При запущенных случаях плантарного фасциита, активном воспалительном процессе применяются дополнительные методы воздействия:
- ударно-волновая терапия для постепенного разрушения костных выростов зоне пятки;
- ультразвуковая и лазерная терапия;
- инъекции сильнодействующих препаратов в область стопы (анальгетики + глюкокортикостероиды).
Отсутствие грамотной, своевременной терапии провоцирует разрастание остеофитов, усиление болевого синдрома. Неприятный момент – снижение мобильности из-за невозможности свободного передвижения без использования костылей. При тяжести случая, низкой эффективности консервативной терапии проводится операция, во время которой хирург удаляет костные разрастания и поражённые участки фасции.
Профилактические рекомендации
Уберечь подошвенный апоневроз от негативного влияния достаточно просто. Несложные меры предупреждают частые микротравмы соединительной ткани.
Риск развития плантарного фасциита снизится в несколько раз, если придерживаться следующих правил:
- носить удобную обувь. Подбирать босоножки, туфли, сапоги с хорошей стелькой, правильной колодкой, из качественного материала, с разумной высотой каблука;
- соблюдать рекомендации ортопеда-травматолога, носить ортопедическую обувь, не отказываться от специальных корригирующих стелек;
- дозировать нагрузки на стопу, не стоять долго на одном месте. Вредно сидеть, не вставая для разминки: двигательная активность – обязательное условие для нормального функционирования организма, хорошего состояния костно-мышечной системы;
- следить за рационом, поддерживать вес в норме. Врачи однозначны во мнении: лишние килограммы – верная дорога к проблемам опорно-двигательного аппарата. Избыточная нагрузка на свод стопы повышает риск микротравм, ускоряет поражение подошвенного апоневроза;
- вовремя лечить болезни суставов и позвоночника, регулярно обследоваться у врачей, занимающихся проблемами суставно-связочного аппарата, хрящевой и костной ткани. При выявлении негативных изменений не откладывать начало терапии, проходить полный курс лечения. Важно предупредить переход болезней костно-мышечной системы в хроническую форму, излечиться на ранней стадии.
[note]Болевой синдром, отёчность, дискомфорт в области пятки – повод для визита к ортопеду-травматологу. Своевременное обращение к специалисту поможет распознать плантарный фасциит на ранней стадии, пока поражение подошвенного апоневроза, разрастание костной ткани не достигло критических значений. При комплексном подходе к лечению, дисциплинированности пациента прогноз благоприятный. При тяжёлых случаях поможет операция.[/note]
Посмотрите видео, в котором Елена Малышева даст больше полезных советов по лечению подошвенного фасциита:
Частые вопросы
Что такое подошвенный фасциит и каковы его основные симптомы?
Подошвенный фасциит – это воспалительное заболевание, характеризующееся воспалением фасции стопы. Основными симптомами являются острая боль в области пятки, особенно при первом шаге после длительного отдыха, а также болезненность при нажатии на подошву стопы.
Каковы методы лечения подошвенного фасциита?
Лечение подошвенного фасциита может включать ношение специальных стелек для обуви, физиотерапию, упражнения растяжки и укрепления мышц стопы, применение лечебного массажа, а также прием противовоспалительных препаратов. В некоторых случаях может потребоваться инъекционное лечение или даже хирургическое вмешательство.
Полезные советы
СОВЕТ №1
При подозрении на подошвенный фасциит важно обратиться к врачу для точного диагноза и назначения соответствующего лечения. Не стоит заниматься самолечением, так как неправильные меры могут усугубить состояние.
СОВЕТ №2
Для облегчения симптомов подошвенного фасциита можно применять ледяные компрессы, массаж стопы, растяжку и укрепление мышц стопы, а также использовать ортопедическую обувь или стельки для смягчения нагрузки на подошву.
СОВЕТ №3
Физиотерапевтические процедуры, такие как ультразвуковая терапия, лазерное лечение или ударно-волновая терапия, могут помочь восстановлению тканей и снятию воспаления при подошвенном фасциите.